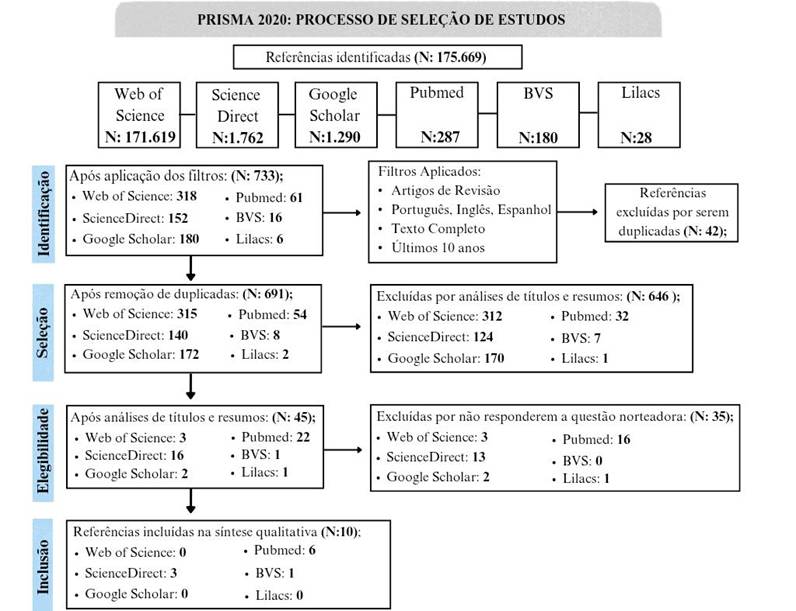
Fonte: Adaptado e traduzido de PRISMA (2020).
RESULTADOS
A partir da análise dos estudos, 10 artigos atenderam aos critérios de inclusão. Diante disso, os resultados foram estruturados em duas etapas distintas. A primeira refere-se à caracterização dos estudos incluídos, apresentada no quadro 2, no qual contém informações sobre o título, origem/ ano de publicação, objetivos, metodologia e principais resultados. A segunda etapa consiste em uma síntese descritiva das evidências encontradas sobre o tratamento do linfedema associado ao surgimento de lesões cutâneas e bolhosas em pacientes com erisipela.
Durante a busca, foram encontradas poucas produções científicas específicas da área da enfermagem sobre o tema. As publicações eram oriundas da área médica, principalmente em periódicos internacionais de cirurgia plástica, dermatologia e medicina clínica. A maior parte dos estudos identificados apresentam delineamento observacional, descritivo ou de revisão narrativa e sistemática, voltados para a avaliação de protocolos terapêuticos e intervenções farmacológicas. No que se refere à origem dos estudos, observou-se predominância de pesquisas publicadas em periódicos da Europa, com destaque para Alemanha, França, Suécia, países Baixos e Portugal, representando cerca de 70% das produções analisadas. Também foram identificadas publicações provenientes dos Estados Unidos e da Etiópia.
Em relação à distribuição temporal, os estudos incluídos compreendem entre o período de 2016 à 2025, com maior concentração de publicações a partir de 2020. Quanto ao tipo de estudo, prevaleceram artigos de revisão clínica e diretrizes de prática médica (57%), seguidos por pesquisas experimentais e observacionais (43%). A área de concentração predominante foi a dermatologia e a cirurgia reconstrutiva.
Os objetivos dos trabalhos incluíram a eficácia de terapias combinadas, como a lipoaspiração associada à compressão controlada; uso de selenito de sódio em pacientes com linfedema secundário ao câncer associado à erisipela; padronização de protocolos clínicos para o diagnóstico e manejo do linfedema. Também foram identificados estudos voltados à atividade antibacteriana de extratos vegetais sobre microrganismos isolados de feridas em pacientes com linfedema.
Os principais resultados descreveram efeitos relacionados à redução de edema e prevenção de recidivas da erisipela, controle de infecções cutâneas, manutenção do volume linfático após procedimento cirúrgico e os efeitos das intervenções farmacológicas no manejo clínico. Diretrizes S2k, Protocolo Nacional Francês de Diagnóstico e Cuidados (PNDS) e Pediatric and Primary Lymphedema Working Group of VASCERN (VASCERN PPL) apresentaram protocolos padronizados com abordagem multidisciplinar no manejo do linfedema, como o acompanhamento médico, fisioterapêutico e psicológico dos pacientes.
Quadro 2– Caracterização dos estudos, título, origem/ano, objetivos, metodologia, principais resultados.
|
Título |
Origem/ Ano |
Objetivos |
Metodologia |
Principais Resultados |
|
Sodium selenite and cancer related lymphedem: Biological and Pharmacological effects.15 |
Alemanha/ 2016 |
Analisar os efeitos do selenito de sódio no linfedema relacionado ao câncer e seus mecanismos biológicos e terapêuticos. |
Estudo descritivo, baseado em evidências clínicas e experimentais sobre o uso do selenito de sódio em pacientes com linfedema secundário. |
O selenito de sódio reduziu o volume do linfedema e a incidência de erisipela, com ação antioxidante e anti-inflamatória, melhorando a resposta ao tratamento fisioterapêutico. |
|
Lymphedem: Diagnostic workup and managemet.20 |
Estados Unidos/ 2017 |
Apresentar uma síntese prática sobre o diagnóstico e o manejo clínico do linfedema. |
Estudo descritivo, baseado em revisão de literatura científica e evidências clínicas recentes, voltado à atualização médica. |
O diagnóstico é clínico e complementado por exames de imagem. O tratamento inclui terapia descongestiva, drenagem linfática e compressão, com cirurgia apenas em casos resistentes. |
|
S2k guidelines for skin and soft Tissue infections Excerpts from the S2k guidelines for “calculated initial parenteral treatment of bacterial infections in adults update 2018”.16 |
Alemanha/ 2019 |
Padronizar o diagnóstico e o tratamento das infecções cutâneas e bacterianas, com foco na terapia antibiótica inicial e no uso racional de antimicrobianos |
Estudo descritivo e qualitativo, do tipo revisão sistemática com consenso de especialistas (Guideline S2k). |
Definiu protocolos para infecções cutâneas, indicando penicilina para erisipela e cefalosporinas para celulite. Casos graves exigem antibióticos de amplo espectro e cirurgia. |
|
Shaving Technique and Compression Therapy for Elephantiasis Nostras Verrucosa (Lymphostatic Verrucosis) of Forefeet and Toes in End-Stage Primary Lymphedema: A 5 Year Follow-Up Study in 28 Patients and a Review of the Literature.13 |
Paises Baixos/ 2020 |
Avaliar a eficácia do shaving associado à compressão no tratamento da Elephantiasis Nostras Verrucosa em linfedema primário avançado, analisando resultados clínicos e recorrência em cinco anos. |
Estudo retrospectivo, descritivo e quantitativo, complementado por revisão da literatura sobre o tema. |
O tratamento reduziu significativamente os episódios de erisipela, eliminou a recorrência da Elephantiasis Nostras Verrucosa (ENV) e melhorou a função dos membros. A combinação de shaving, compressão e lipoaspiração mostrou-se eficaz na reabilitação funcional e estética. |
|
Antibacterial activity of methanol extracts of the leaves of three medicinal plants against selected bacteria isolated from wounds of lymphoedema patients.21 |
Etiópia/ 2021 |
Investigar a atividade antibacteriana dos extratos metanólicos das folhas de Lawsonia inermis, Azadirachta indica e Achyranthes aspera contra bactérias isoladas de feridas em pacientes com linfedema. |
Estudo experimental e descritivo, realizado em laboratório. |
Lawsonia inermis demonstrou a maior atividade antibacteriana contra todas as cepas testadas, enquanto Azadirachta indica apresentou efeito moderado e Achyranthes aspera baixa eficácia. |
|
Primary lymphedema French National Diagnosis and Care Protocol (PNDS; Protocole National de Diagnostic et de Soins).18 |
França/ 2021 |
Estabelecer diretrizes nacionais para o diagnóstico, acompanhamento e tratamento do linfedema primário na França. |
Estudo descritivo, qualitativo e de revisão de diretrizes, com revisão narrativa de literatura e análise de protocolos existentes. |
Estabeleceu critérios clínicos e genéticos de diagnóstico, recomendou exames de imagem e padronizou o tratamento com terapia descongestiva, compressão e abordagem multidisciplinar. |
|
Dermo-Hipodermites Bacterianas Agudas Não Necrotizantes: Erisipela e Celulite Infeciosa.17 |
Portugal/ 2021 |
Descrever aspectos clínicos, fatores de risco, diagnóstico e tratamento da erisipela e da celulite infecciosa. |
Estudo descritivo e qualitativo, do tipo revisão narrativa de literatura, fundamentado em evidências clínicas e microbiológicas publicadas sobre erisipela e celulite. |
Infeções causadas por Streptococcus pyogenes, afetam membros inferiores. O diagnóstico é clínico e o tratamento antibiótico reduz recidivas, sendo a penicilina benzatina eficaz na prevenção. |
|
Liposuction and Controlled Compression Therapy Reduce the Erysipelas Incidence in Primary and Secondary Lymphedema.12 |
Suécia/ 2022 |
Avaliar o impacto da lipoaspiração associada à terapia compressiva controlada na redução da incidência de erisipela em pacientes com linfedema primário e secundário. |
Estudo retrospectivo, observacional e quantitativo, realizado com pacientes submetidos à lipoaspiração seguida de terapia compressiva contínua. |
Houve redução significativa da erisipela com a terapia combinada. A compressão controlada foi essencial para evitar recidivas e manter o volume linfático reduzido. |
|
The VASCERN PPL working group patient pathway for primary and paediatric lymphoedema.19 |
Europa:França, Reino Unido, Bélgica, Itália e Suécia/ 2024 |
Padronizar o percurso assistencial para diagnóstico, tratamento e acompanhamento do linfedema primário e pediátrico na Europa, promovendo uniformidade nos cuidados entre centros especializados. |
Estudo descritivo e qualitativo, do tipo opinião de especialistas/consenso; baseado em revisão narrativa da literatura, protocolos existentes e experiência clínica dos centros integrantes do VASCERN PPL. |
Estabeleceu fluxo de atendimento com etapas diagnósticas, exames de imagem e tratamento baseado em terapia descongestiva, compressão e abordagem multidisciplinar entre centros europeus. |
|
Swelling of the legs and feet.14 |
Reino Unido/ 2025 |
Revisar as principais causas de edema em membros inferiores e apresentar abordagens diagnósticas e terapêuticas atuais, com ênfase nas condições mais comuns em adultos do mundo ocidental. |
Revisão de literatura descritiva e qualitativa, baseada em publicações científicas e diretrizes clínicas sobre as causas, diagnóstico e tratamento do edema em membros inferiores. |
Os principais resultados mostram que a insuficiência venosa crônica, o linfedema e o lipedema são as causas mais comuns de inchaço nas pernas. O tratamento precoce com terapia compressiva, cuidados com a pele e educação do paciente é essencial para prevenir complicações e melhorar a qualidade de vida. |
Fonte: Os autores, 2025.
Em síntese, os achados evidenciam avanços importantes nas terapias combinadas e na consolidação de protocolos clínicos internacionais, embora persista a necessidade de maior participação de estudos conduzidos pela enfermagem, sobretudo em contextos de prevenção, reabilitação e acompanhamento de pacientes com linfedema associado à erisipela.
DISCUSSÃO
Para proporcionar uma melhor análise dos seguintes resultados na discussão, fez-se necessário a elaboração de três secções: 1. Abordagens terapêuticas e eficácia clínica no manejo do linfedema associado à Erisipela; 2. Protocolos clínicos, padronização e o papel da enfermagem na assistência multidisciplinar; 3. Inovações terapêuticas e perspectivas integrativas no tratamento de lesões cutâneas e bolhosas.
1. Abordagens terapêuticas e eficácia clínica no manejo do linfedema associado à Erisipela
A avaliação dos indicadores científicos demonstra que as abordagens terapêuticas voltadas ao manejo do linfedema em pacientes com erisipela se confirmam por meio das terapias combinadas, que relacionam o controle farmacológico, a intervenção cirúrgica e o suporte fisioterapêutico. O estudo da efetividade da associação entre lipoaspiração e terapia compressiva controlada na diminuição da incidência de erisipela em pacientes com linfedema primário e secundário se mostrou promissor. Esse tratamento se mostrou eficaz na redução do volume linfático, como também na prevenção de recidivas, refletindo um avanço considerável ao tratar-se de qualidade de vida e recuperação funcional dos pacientes acometidos(12).
Em complemento, a técnica de raspagem (shaving) conciliada à compressão contínua, utilizada em casos de Elephantiasis Nostras Verrucosa, uma manifestação crítica do linfedema avançado, revelam efeitos promissores. Logo, a combinação terapêutica eliminou os casos recorrentes de infecção e melhorou a função motora dos membros inferiores, indicando que a reabilitação estética e funcional depende da aplicação de protocolos integralizados e contínuos de compressão e drenagem linfática. Concomitante à isso, as evidências em questão fortalecem a necessidade de uma assistência multidisciplinar, com destaque na função do enfermeiro na prevenção de recidivas infecciosas e no auxílio à adesão ao tratamento(13).
Contribuindo com esse pensamento, recomenda-se a abordagem multidisciplinar com enfermeira linfática especializada, fisioterapeuta, geneticista clínico, especialista vascular e psicólogo. Medidas tradicionalistas também denominadas de terapia linfática descongestiva ou terapia descongestiva linfática, o qual resguardam a pele e abrem drenagem linfática colateral. Esses métodos são as meias de compressão graduada (MCG), pois elas vão diminuir a absorção capilar e contribuir com a bomba muscular da panturrilha, reduzindo o fluido linfático intersticial. A compressão pneumática intermitente, com pressões de até 150 mmHg, no qual demonstrou-se eficaz na redução do linfedema de membros inferiores, especialmente em pacientes acamados ou com mobilidade reduzida. Outrossim, também é essencial a manutenção da terapia de compressão por um período longo de tempo, utilizando meias de compressão graduada ou faixas inelásticas(14).
Dessa maneira, enfatiza-se que o uso das benzopironas, quando relacionado à terapia descongestiva complexa, apresenta bons resultados no tratamento do linfedema. Entretanto, esses medicamentos ainda não estão liberados para prescrição em muitos países. Além disso, ele reforça a importância de reconhecer e tratar rapidamente episódios de erisipela e linfangite, já que uma terapêutica precoce pode prevenir complicações graves, como sepse ou até a perda total do membro durante a fase aguda da doença. Nos casos em que há alta quantidade de exsudato, aconselha-se dar início ao tratamento com bandagens nas primeiras semanas. Posteriormente a esse período, essas faixas podem ser utilizadas por cima dos chama Zetuvit Plus (Paul Hartmann Ltd, Heywood, UK) que são curativos finos e absorventes, principalmente quando a erisipela causa lesões na pele(14).
Apesar das intervenções cirúrgicas, a literatura dá ênfase ao uso de substâncias com propriedades antioxidantes e anti-inflamatórias como coadjuvantes terapêuticos. Seguindo este pensamento, um estudo analisou eficácia do selenito de sódio em pacientes com linfedema associado ao câncer e constataram redução significativa do edema, da inflamação local e da frequência de erisipelas recorrentes. O selenito aperfeiçoa a resposta ao tratamento fisioterapêutico e potencializa o metabolismo oxidativo celular, o que ao se analisar pode ser relevante para pacientes acometidos com erisipela crônica e lesões cutâneas de difícil cicatrização(15).
Ademais, na área da farmacoterapia antibiótica, as diretrizes S2k implementam protocolos seguros para o tratamento de infecções bacterianas de pele, como a erisipela e a celulite infecciosa. O uso consciente de penicilina e cefalosporinas é refletido como plano de primeira linha, enquanto os casos graves necessitam de antibióticos de amplo espectro ou intervenções cirúrgicas complementares. Seguindo essa linha de pensamento, tais diretrizes são fundamentais para diminuir a resistência bacteriana e conduzir o manejo clínico padronizado(16).
A erisipela determina-se pelo surgimento inesperado de febre, mas precisamente entre 38,5°C e 40°C, com manifestação de placas eritematosa de coloração vermelho vivo, com aspecto quente e presença de algia. Outrossim, as lesões cutâneas podem surgir e apresentar- se com medidas médias de 10 a 15 cm na sua maior estrutura, acompanhadas de vesículas bolhosas flácidas com interior translúcido. Nesse contexto, para a maioria dos pacientes, a cobertura empírica de Staphylococcus aureus sensível à meticilina (MSSA) e estreptococos é suficiente. Flucloxacilina e cefalosporinas de primeira geração, como cefradina, são escolhidas como primeira escolha por sua eficiência e dimensão adequada. Em pacientes alérgicos à penicilina, a claritromicina ou clindamicina compõem opções adequadas. Geralmente, um período de sete dias é suficiente, com melhora da febre e da dor em 24–48 horas e resposta completa dos indícios cutâneos em até duas semanas. Já nas proporções bolhosas, como a erisipela bolhosa, a reepitelização pode se estender cerca de 20 dias(17).
Em contrapartida, a cobertura para Staphylococcus aureus resistente à meticilina (MRSA) deve ser destinada para ocasiões específicas, como feridas traumáticas, histórico anterior de MRSA ou uso de drogas intravenosas. Nesses casos, a terapia oral pode ser estabelecida com o acréscimo de cotrimoxazol ou doxiciclina ao beta-lactâmico, ou substituindo por clindamicina(17).
Pacientes com critério de internamento devem receber antibioterapia intravenosa, sendo a flucloxacilina ou a cefazolina as indicações iniciais. Alérgicos à penicilina podem empregar claritromicina ou clindamicina. Em meio hospitalar com suspeita de MRSA, aconselha-se vancomicina, com linezolido como medida alternativa. Logo, no quadro 3, apresenta-se as antibioticoterapias mais eficazes com suas respectivas dosagens(17).
Quadro 3- Esquema de antibióticos no tratamento de erisipela.
|
Cenário Clínico |
Opções terapêuticas |
Alergia a Penicilina |
|
Ambulatórial |
• Flucloxaciclina- 500mg 6/6 horas (VO); • Cefradina – 500mg 6/6 horas (VO); • Amoxicilina/Ácido Clavulânico- 875mg + 125mg 12/12 horas (VO); • Clindamicina- 300 mg 6/6 horas (VO); • Ciprofloxacina-750mg 12/12 horas (VO); |
• Claritromicina-500mg 12/12 horas (VO);
• Clindamicina- 600 mg 8/8 horas (VO); |
|
Internação |
• Flucloxaciclina- 2g 6/6 horas (IV); • Cefalozina 1g 6/6 horas (IV); • Amoxicilina/Ácido Clavulânico- 1000 mg + 100mg 12/12 horas (VO); • Imipenem 1-2g 8/8 horas (IV); |
• Claritromicina- 500mg 12/12 horas (IV);
• Clindamicina- 900mg 8/8h (IV); |
|
Suspeita ou confirmação de MRSA |
• Vancomicina 1-2g/dia (IV); • Linezolido (dose conforme protocolo clínico); |
------------------------------------- |
Fonte: Adaptado de Rodrigues, 2021.
Além destas, a prevenção antibiótica também se mostrou eficaz na precaução de recidivas em pacientes com dois ou mais momentos de linfedema associado a erisipela, utilizando penicilina benzatínica 1,2–2,4 milhões de unidades a cada 4 semanas por via intramuscular ou eritromicina 250 mg/dia em episódios de alergia à penicilina. Essa medida diminui em cerca de 70% o risco de ressurgimentos durante o tratamento, mesmo que seu efeito seja apenas supressivo. Pacientes obesos com Índice de Massa Corporal (IMC ≥ 33), com várias recidivas ou linfedema apresentam menor resposta à profilaxia(17).
Outrossim, a concordância entre as terapias cirúrgicas, compressivas e farmacológicas reafirma que o tratamento do linfedema associado à erisipela não deve ser separado, mas integrado a uma concepção interdisciplinar. Desta maneira, o enfermeiro tem papel central nesse processo, isto é, atuar na monitorização, adesão terapêutica e controle de infecções nos serviços de saúde, assim como também agir na educação em saúde, no cuidado de feridas e na reabilitação, assegurando que as medidas terapêuticas sejam eficazes, constantes e sustentáveis(17).
2. Protocolos clínicos, padronização e o papel da enfermagem na assistência multidisciplinar
As diretrizes internacionais têm adotado função fundamental na padronização das condutas clínicas frente ao linfedema e suas complicações infecciosas. O Protocolo Nacional Francês de Diagnóstico e Cuidados (PNDS), propõe uma estrutura assistencial integrada que direciona desde o diagnóstico até a reabilitação. O protocolo destaca o uso da terapia descongestiva combinada, drenagem linfática manual, compressão elástica e cuidados com a pele como pilares essenciais do tratamento. Adicionalmente, realça a importância de uma abordagem multidisciplinar, que inclua médicos, fisioterapeutas, psicólogos e enfermeiros capacitados no manejo de linfedema e infecções cutâneas recorrentes(18).
Nesse contexto, o grupo de trabalho europeu VASCERN PPL trabalhou um percurso assistencial (patient pathway) direcionado ao linfedema primário e pediátrico. Esse modelo, além de padronizar as etapas diagnósticas e os exames de imagem, estabelece o acompanhamento longitudinal dos pacientes, garantindo continuidade do cuidado e equidade nos tratamentos entre diferentes países europeus. Essa abordagem destaca a importância de centros de referência e da atuação coordenada de profissionais de enfermagem na vigilância clínica e na orientação sobre o autocuidado, prevenindo complicações como as lesões bolhosas e ulceradas decorrentes da erisipela(19).
O diagnóstico do linfedema é principalmente clínico e deve ser confirmado por métodos de imagem integrantes, como linfocintilografia e ultrassonografia. O prática adequada inclui medidas de terapia descongestiva, compressão e cuidados cutâneos diários, sendo a intervenção cirúrgica indicada apenas em casos resistentes. Esse manejo conservador é o que mais favorece a adesão e a manutenção da integridade da pele, demonstrando a importância do acompanhamento constante pela enfermagem, que age diretamente na prevenção de lesões e na identificação precoce de sinais infecciosos(20).
Em adição, destaca-se que a erisipela é uma infecção que continuamente atinge os membros inferiores e pode ser recorrente em pacientes com linfedema. Sendo assim, enfatiza- se que o diagnóstico precoce e o tratamento com penicilina benzatina são cruciais para diminuir as recidivas, levando em consideração a importância de protocolos assistenciais que priorizem a profilaxia antibiótica e o cuidado integral(17).
Assim, observa-se que a consolidação de protocolos clínicos, como o PNDS, o VASCERN PPL e as diretrizes S2k, contribuem para a centralização das práticas e para a melhoria da qualidade assistencial. Esses protocolos oferecem subsídios para a enfermagem atuar de forma autônoma e fundamentada em evidências, corroborando sua contribuição nas etapas de avaliação, tratamento e acompanhamento do paciente com linfedema e erisipela(18,19,16).
3. Inovações terapêuticas e perspectivas integrativas no tratamento de lesões cutâneas e bolhosas
O crescimento da pesquisa experimental tem gerado novas concepções para o tratamento do linfedema associado a lesões cutâneas e bolhosas. Sendo assim , ressalta-se o potencial terapêutico de extratos metanólicos de plantas medicinais, como Lawsonia inermis e Azadirachta indica. Essas plantas apresentaram atividade antibacteriana expressiva contra microrganismos particulares de feridas em pacientes com linfedema. Nesse sentido, o extrato metanólico de L. inermis (Henna) apresentou o maior rendimento de compostos bioativos (15,9%) e validou a ação antibacteriana e bactericida mais significativa entre as plantas testadas. Foram analisados halos de inibição comparáveis aos produzidos pelos antibióticos de referência (cefoxitina e penicilina), particularmente contra cepas de Staphylococcus aureus e Streptococcus pyogenes, determinantes agentes da erisipela e de infecções secundárias no linfedema. A alta eficácia da L. inermis está relacionada à existência de antraquinonas, fenóis, flavonoides e taninos, compostos caracterizados por sua ação antimicrobiana, antioxidante e cicatrizante(21).
Quanto ao extrato metanólico de Achyranthes aspera (Telenge), revelou rendimento intermediário (14,7%) e uma atividade antibacteriana mais limitada, porém ainda assim eficiente contra Streptococcus pyogenes, patógeno fortemente ligado as ocorrências de erisipela recorrente. Sua composição fitoquímica mostrou presença de alcaloides, taninos e terpenoides, compostos que possuem propriedades antimicrobianas e anti-inflamatórias moderadas. Mesmo menos potente que L. inermis, esse extrato de A. aspera pode agir de forma sinérgica quando integrado a outros agentes naturais, ajudando a manter o controle da carga microbiana e diminuir a inflamação nos tecidos afetados(21).
Ademais, ao tratar-se do extrato metanólico de Azadirachta indica (Neem), apresentou rendimento de 7,9%, com atividade antibacteriana moderada, mas consistente, contra microrganismos Gram-positivos, incluindo S. pyogenes e S. aureus. No qual, seu funcionamento está relacionado à presença de flavonoides, terpenoides e saponinas, compostos conhecidos por possuírem efeito anti-inflamatório, bacteriostático e imunomodulador. No contexto do linfedema e das feridas de erisipela, esses efeitos são especialmente importantes, pois reduzem justamente o retorno inflamatório exagerado, o edema local, e colaboram para previnir reinfecções bacterianas recorrentes(21).
Portanto, mesmo que A. aspera apresente rendimento maior, sua eficiência antibacteriana é mais escassa, comparada a A. indica, mesmo com menor rendimento, pois sua composição é mais concentrada em compostos bioativos, como flavonoides, terpenoides e saponinas. Essas descobertas refletem um avanço importante para o desenvolvimento de terapias alternativas ou complementares, especialmente em regiões com limitações no acesso a antibióticos convencionais. Um outro aspecto relevante é reforçar a possibilidade de integrar fitoterápicos a protocolos clínicos seguros, desde que validados por ensaios controlados e orientados por profissionais de saúde qualificados. Contudo, a realização terapêutica segura exige estudos clínicos suplementares para avaliar concentrações ideais de uso tópico, potenciais efeitos adversos, e a padronização dos extratos vegetais(21).
Em consonância a isso, além da antibioticoterapia e meios medicinais, é essencial a adoção de métodos gerais de cuidado, como repouso com elevação do membro atingido, punção cuidadosa de bolhas sem retirada da camada superior da bolha, evitar utilização de antissépticos irritantes, propiciando assim a reepitelização da pele. Em casos bolhosos, pode ser necessário a aplicação de antibióticos tópicos, como ácido fusídico 2%, mupirocina 20 mg/g ou sulfadiazina de prata 1%. Desse modo, enfermagem assume papel de destaque no monitoramento do uso de antimicrobianos e na implementação de práticas de cuidado seguro, proporcionando adesão terapêutica e a prevenção de novas lesões(17).
A combinação entre intervenções cirúrgicas e terapias compressivas podem proporcionar não apenas a redução do edema, mas como também a regeneração do tecido, o que melhora a textura da pele e a função linfática. Essa abordagem inovadora se une a estratégias integrativas de reabilitação, que valorizam a estética e o bem-estar psicossocial do paciente. Tais dimensões são fundamentais, visto que o linfedema e as lesões bolhosas impactam significativamente a autoestima e a imagem corporal, fatores que exigem sensibilidade da equipe de enfermagem durante o cuidado e orientações(13).
Além das inovações farmacológicas e cirúrgicas, observa-se crescente valorização de medidas educacionais e preventivas, direcionadas à redução dos fatores de risco e à percepção precoce de lesões cutâneas. O PNDS e o VASCERN PPL apontam que o empoderamento do paciente e o autocuidado inspecionado pela enfermagem são meios imprescindíveis para o êxito terapêutico(18-19). Então, essas práticas englobam orientações sobre higiene local, controle de peso, manejo com traumas cutâneos e o uso contínuo de meias compressivas, medidas que diminuem a possibilidade de recorrência de erisipela e atrasam a progressão do linfedema.
Diante do exposto, torna-se pertinente reconhecer as limitações e pontos fortes deste estudo. Entre as limitações, destaca-se a falta de estudos direcionados para a atuação da enfermagem no manejo do linfedema relacionado à erisipela, o que reduz a análise detalhada sobre práticas clínicas e estratégias assistenciais desenvolvidas pela categoria.
Além disso, notou-se a importância da inclusão de estudos de revisão na amostra, uma vez que a produção de pesquisas primárias sobre o tema ainda é pequena. Essa medida foi essencial para aumentar a compreensão teórica e reunir evidências suficientes que permitissem discutir o tema de forma abrangente e fundamentada.
Por outro lado, esse estudo revela pontos fortes, como a robusta busca nas bases de dados científicas, que possibilitou uma seleção criteriosa e atualizada das evidências disponíveis. Acrescenta-se a isso o caráter inédito da proposta, ao unir de forma sistemática as abordagens terapêuticas, farmacológicas e assistenciais relacionadas ao linfedema e à erisipela, sob a perspectiva da enfermagem. A importância da temática também se destaca, visto que contribui para o fortalecimento do cuidado interdisciplinar, o aprimoramento da prática clínica e a valorização do papel do enfermeiro na prevenção e manejo das complicações cutâneas e bolhosas decorrentes dessas condições.
Portanto, evidencia-se que os indícios mais recentes convergem para a importância de um cuidado mais centrado no paciente, com foco em terapias apropriadas e suporte interdisciplinar. O enfermeiro surge como profissional essencial na integração entre o tratamento clínico, o acompanhamento psicológico e as práticas de autocuidado, pondo em prática um papel de mediador entre as ações médicas e as necessidades individuais do paciente. Assim, o tratamento do linfedema relacionado à erisipela deve ser compreendido como um processo constante, que relaciona ciência, humanização e inovação tecnológica.
CONSIDERAÇÕES FINAIS
Os achados desta revisão evidenciaram que o tratamento do linfedema associado ao desenvolvimento de lesões cutâneas e bolhosas em pacientes com erisipela necessita de uma abordagem ampla, sustentada em práticas terapêuticas combinadas. As medidas terapêuticas analisadas demonstraram resultados consistentes na redução do edema, prevenção de recidivas, controle das infecções cutâneas e manutenção da integridade da pele, principalmente quando associadas a intervenções de compressão contínua, drenagem linfática manual, terapias cirúrgicas específicas e uso de agentes farmacológicos.
Protocolos clínicos internacionais também se mostraram importantíssimos para padronizar o manejo, melhorar o diagnóstico precoce e orientar estratégias de cuidado de longa duração. Enfatiza-se, contudo, a carência de produções científicas relacionadas à prática da enfermagem, sobretudo no que se refere à prevenção, reabilitação e acompanhamento de pacientes com linfedema associado à erisipela. O aumento de pesquisas primárias com foco no cuidado clínico e educativo é de extrema relevância para favorecer a atuação profissional e aprimorar as condutas baseadas em evidências. Apesar dessa limitação, esta revisão apresenta como ponto notável a sistematização de estudos atualizados, que oferecem apoio teórico e prático para qualificar a assistência.
A partir dessas evidências, torna-se claro que para o manejo dessas condições precisa- se de ações interdisciplinares, continuidade terapêutica e educação em saúde efetiva. O enfermeiro ocupa posição essencial nesse processo, atuando na vigilância clínica, no acompanhamento do tratamento, no cuidado de feridas e na orientação sobre autocuidado. Portanto, o tratamento do linfedema associado à erisipela deve ser entendido como um cuidado constante, que une a ciência, tecnologia e humanização, buscando diminuir complicações, promover autonomia e melhorar a qualidade de vida dos pacientes.
REFERÊNCIAS
1. Araújo RC, Alexandrino A, Sousa ATO. Erisipela e celulite: diagnóstico, tratamento e cuidados gerais. Ver Enferm Atual In Derme. 2021;95(36). Doi:10.31011/reaid-2021-v.95- n.36-art.1240.
2. Giroto CP, Rocha MESB, Pinto NNS, Lima RC, Chikui BYO, Souza GL, et al. Erisipela: explorando a contaminação e a incidência de lesões causadas por infecção bacteriana. Braz J Implant Health Sci. 2024;6(1):17-28. doi:10.36557/2674-8169.2024v6n1p17-28.
3. Caetano M, Amorin I. Erisipela. Acta Med Port. 2005;18(5):385-393. doi:10.20344/amp.1040.
4. Pearce J, Gordon K, Mortimer P. Vascularand lymphatic abnormalities. Dermatology and general health. 2025;53(8):494-496. doi:10.1016/j.mpmed.2025.05.001.
5. Barajas-Puga JÁ, Soto-Verdugo LA, González-Godínez C, Zamora-Inzunza JG, Tirado- Peraza ÁI. Manejo quirúrgico del linfedema. Cir Plast. 2023;33(4):187-194. doi:10.35366/113886.
6. Meneses AB, Rodrigues CSS, Sousa MSC, Castilho JC, Oliveira PG. Tratamento de lesões decorrentes de processo infeccioso por erisipela: relato de experiência. Rev Feridas. 2019;7(39):1406-1413. doi:10.36489/feridas.2019v7i39p1406-1413.
7. Gomes A. Erisipela: causas e tratamento. Rev Feridas. 2019;7(37):1322-1324. doi:10.36489/feridas.2019v7i37p1322-1324.
8. Rosaneli CF, Fischer ML. A revisão integrativa como ferramenta para educação profissional e tecnológica em Bioética. Revista Brasileira da Educação Profissional e Tecnológica. 2024. doi:10.15628/rbept.2024.17809.
9. Van der Waldt G. Formulating research questions in social science research. J Transdiscipl Res South Afr. 2025;21(1):a1526. Doi:10.4102/td.v21i1.1526.
10. Costa ICP, Mendes KDS, Freitas PS. Estratégias de busca na literatura: roteiro para identificação das melhores evidências na área da saúde. Texto Contexto Enferm. 2025;34:e20230405. doi:10.1590/1980-265X-TCE-2023-0405pt.
11. Page MJ, McKenzie JE, Bossuyt PM, Boutron I, Hoffmann TC, Mulrow CD, et al. The PRISMA 2020 statement: an updated guideline for reporting systematic reviews. BMJ. 2021;372:n71. doi:10.1136/bmj.n71.
12. Karlsson T, Hoffner M, Brorson H. Liposuction and controlled compression therapy reduce the erysipelas incidence in primary and secondary lymphedema. Plast Reconstr Surg Glob Open. 2022;10(5):e4314. doi:10.1097/GOX.0000000000004314.
13. Damstra RJ, Dickinson-Blok JL, Voesten HG. Shaving technique and compression therapy for elephantiasis nostras verrucosa of forefeet and toes in end-stage primary lymphedema: a 5- year follow-up study. J Clin Med. 2020;9(10):3139. doi:10.3390/jcm9103139.
14. Govender D, Howard AQ. Swelling of the legs and feet. Surgery (Oxford). 2025;43(5):286-298. doi:10.1016/j.mpsur.2025.03.008.
15. Pfister C, Dawczynski H, Schingale FJ. Sodium selenite and cancer-related lymphedema: biological and pharmacological effects. J Trace Elem Med Biol. 2016;37:111-116. doi:10.1016/j.jtemb.2016.05.005.
16. Sunderkötter C, Becker K, Eckmann C, Graninger W, Kujath P, Schöfer H. S2k guidelines for skin and soft tissue infections: excerpts from the S2k guidelines for calculated initial parenteral treatment of bacterial infections in adults. J Dtsch Dermatol Ges. 2019;17(3):345-369. doi:10.1111/ddg.13790.
17. Rodrigues MA, Caetano M, Amorim I, Selores M. Dermo-hipodermites bacterianas agudas não necrotizantes: erisipela e celulite infecciosa. Acta Med Port. 2021;34(3):217-228. doi:10.20344/amp.12642.
18. Vignes S, Albuisson J, Champion L, Constans J, Tauveron V, Malloizel J, et al. Primary lymphedema French national diagnosis and care protocol. Orphanet J Rare Dis. 2021;16(1):18. doi:10.1186/s13023-020-01652-w.
19. Devoogdt N, Thomis S, Belva F, Dickinson-Blok J, Fourgeaud C, Giacalone G, et al. The VASCERN PPL working group patient pathway for primary and paediatric lymphoedema. Eur J Med Genet. 2024;67:104905. doi:10.1016/j.ejmg.2023.104905.
20. Grada AA, Phillips TJ. Lymphedema: diagnostic workup and management. J Am Acad Dermatol. 2017;77(6):995-1006. doi:10.1016/j.jaad.2017.03.021.
21. Nigussie D, Belew S, Alemayehu M, Abate E, Ali J, Demeke G. Antibacterial activity of methanol extracts of the leaves of medicinal plants against bacteria isolated from wounds of lymphedema patients. BMC Complement Med Ther. 2021;21(1):2. doi:10.1186/s12906-020- 03183-0.
Fomento e Agradecimento: A pesquisa não recebeu financiamento.
Declaração de conflito de interesses
“Nada a declarar”.
Declaração de disponibilidade de dados
Não foram gerados bancos de dados neste estudo. As informações apresentadas estão descritas no corpo do artigo.
Critérios de autoria (contribuições dos autores)
A designação de autoria deve ser baseada nas deliberações do ICMJE, que considera autor aquele que: 1. contribui substancialmente na concepção e/ou no planejamento do estudo; 2. na obtenção, na análise e/ou interpretação dos dados; 3. assim como na redação e/ou revisão crítica e aprovação final da versão publicada.
Larissa Fernandes da Silva Oliveira: 1,2,3
Melka Maria Frazão de Souza:1,2,3
Paulo Geovane Pestana Pinheiro: 1,2,3
Francisco Carlos Costa Magalhães: 1,2,3
Mayra Sharlenne Moraes Araújo: 1,2,3
Tamires Barradas Cavalcante: 1,2,3
Editor Científico: Ítalo Arão Pereira Ribeiro. Orcid: https://orcid.org/0000-0003-0778-1447
Rev Enferm Atual In Derme 2026;100(2): e026039